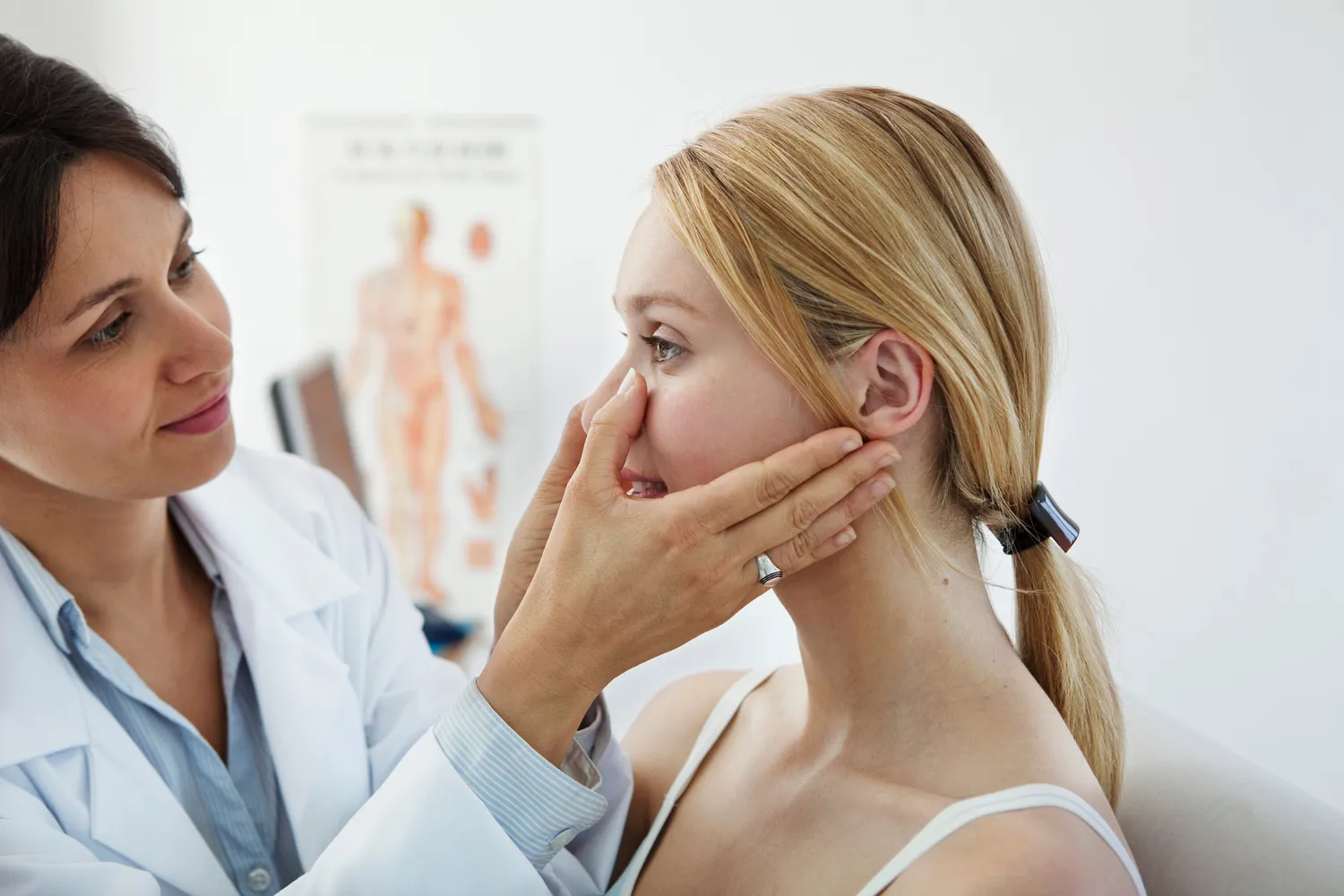
Historia elektronicznej recepty w Polsce to proces stopniowych zmian i adaptacji, który rozpoczął się na dobre kilkanaście lat temu. Choć koncepcja cyfryzacji dokumentacji medycznej była dyskutowana znacznie wcześniej, to właśnie e-recepta stała się jednym z pierwszych, namacalnych dowodów na postęp technologiczny w służbie pacjentom i lekarzom. Wprowadzenie tego rozwiązania miało na celu usprawnienie procesu przepisywania leków, eliminację błędów ludzkich oraz ułatwienie dostępu do farmaceutyków. Początkowe etapy wdrażania były oczywiście naznaczone pewnymi wyzwaniami, takimi jak potrzeba edukacji personelu medycznego, zapewnienie odpowiedniej infrastruktury technicznej oraz budowanie zaufania pacjentów do nowej formy dokumentacji. Jednak z biegiem czasu, dzięki zaangażowaniu Ministerstwa Zdrowia i innych instytucji, system e-recepty zaczął ewoluować, stając się integralną częścią polskiego systemu ochrony zdrowia.
Pierwsze pilotażowe wdrożenia e-recepty miały miejsce już w latach 2015-2016. Były to stosunkowo ograniczone projekty, mające na celu przetestowanie technologii i zebranie informacji zwrotnych od użytkowników. W tym okresie system był jeszcze w fazie rozwoju, a jego funkcjonalności były stopniowo rozbudowywane. Kluczowe było opracowanie bezpiecznych mechanizmów wymiany danych między systemami gabinetów lekarskich, systemami aptecznymi a centralną platformą P1. Niezwykle ważne było również zapewnienie zgodności z obowiązującymi przepisami prawa oraz standardami bezpieczeństwa danych osobowych.
Pełne wdrożenie e-recepty na terenie całego kraju nastąpiło w 2020 roku. Był to przełomowy moment, który radykalnie zmienił sposób, w jaki Polacy otrzymują i realizują recepty na leki. Od tego czasu papierowa recepta stała się wyjątkiem, a elektroniczna formą standardem. Zmiana ta przyniosła szereg korzyści, takich jak szybsza realizacja recept, możliwość sprawdzenia dostępności leku w aptece z wyprzedzeniem, a także łatwiejszy dostęp do historii przepisanych leków dla pacjentów i lekarzy. Wdrożenie e-recepty było również ważnym krokiem w kierunku budowania jednolitego, cyfrowego systemu informacji medycznej w Polsce.
Dla kogo e-recepta jest dostępna od początku jej funkcjonowania
Od momentu swojego wprowadzenia, e-recepta została zaprojektowana z myślą o wszystkich pacjentach korzystających z publicznej opieki zdrowotnej w Polsce. Niezależnie od wieku, schorzenia czy częstotliwości wizyt u lekarza, każdy ubezpieczony obywatel ma możliwość otrzymania recepty w formie elektronicznej. Początkowo mogło się wydawać, że nowa technologia będzie stanowiła wyzwanie dla osób starszych lub mniej obeznanych z nowinkami technicznymi, jednak twórcy systemu zadbali o intuicyjność obsługi oraz przygotowali szereg materiałów instruktażowych. Lekarze i farmaceuci są również przeszkoleni w zakresie udzielania pomocy pacjentom w procesie odbioru i realizacji e-recepty.
Kluczowym elementem dostępności e-recepty jest fakt, że jest ona powiązana z indywidualnym numerem PESEL pacjenta. Dzięki temu, niezależnie od tego, w którym gabinecie lekarskim pacjent zostanie zdiagnozowany i otrzyma receptę, będzie ona dostępna we wszystkich aptekach w kraju. To ogromne ułatwienie, zwłaszcza w sytuacjach nagłych lub podczas podróży. Pacjent nie musi pamiętać o zabraniu ze sobą papierowej recepty, a jedynie podać swój numer PESEL lub okazać dowód tożsamości w aptece. System automatycznie wyszuka wystawioną dla niego e-receptę.
E-recepta jest dostępna zarówno dla osób posiadających Profil Zaufany, jak i dla tych, którzy z niego nie korzystają. Osoby posiadające Profil Zaufany mogą otrzymać e-receptę bezpośrednio na swoje Internetowe Konto Pacjenta (IKP), gdzie mają dostęp do historii wszystkich swoich recept, a także mogą je wydrukować lub udostępnić bliskim. Natomiast osoby bez Profilu Zaufanego otrzymują czterocyfrowy kod dostępu do e-recepty SMS-em lub drogą mailową. Wystarczy podać ten kod w aptece, aby zrealizować receptę. Dostępność ta obejmuje również dzieci, dla których recepty wystawiane są na PESEL rodzica lub opiekuna prawnego.
Z jakich powodów e-recepta stała się standardem w polskim lecznictwie
Jednym z głównych powodów, dla których e-recepta zyskała status standardu, jest znaczące usprawnienie procesu przepisywania i wydawania leków. Eliminuje ona problem nieczytelnych pism lekarzy, które często prowadziły do pomyłek w aptekach. Dzięki temu, że recepta jest generowana w formie elektronicznej, dane dotyczące leku, dawkowania i sposobu użycia są precyzyjne i jednoznaczne. To przekłada się na większe bezpieczeństwo pacjenta, minimalizując ryzyko podania niewłaściwej dawki lub nieodpowiedniego leku. Proces ten jest szybszy i bardziej efektywny zarówno dla personelu medycznego, jak i dla pacjenta.
Kolejnym istotnym czynnikiem jest możliwość łatwego dostępu do historii leczenia. Pacjenci, dzięki Internetowemu Kontu Pacjenta (IKP), mogą w dowolnym momencie sprawdzić listę przepisanych im leków, daty wystawienia recept oraz informacje o ich realizacji. Jest to niezwykle pomocne w przypadku chorób przewlekłych lub przyjmowania wielu leków jednocześnie, ponieważ pozwala uniknąć powielania terapii lub interakcji między lekami. Lekarze również mają dostęp do historii leczenia swoich pacjentów, co ułatwia im podejmowanie decyzji terapeutycznych i monitorowanie stanu zdrowia.
Warto również zwrócić uwagę na aspekt ekologiczny i ekonomiczny. E-recepta przyczynia się do redukcji zużycia papieru, co jest pozytywnym sygnałem dla środowiska. Zmniejsza się także ilość odpadów medycznych związanych z drukowaniem i przechowywaniem dokumentacji. Z perspektywy systemu opieki zdrowotnej, usprawnienie procesów i redukcja błędów prowadzą do oszczędności finansowych. Mniej błędów oznacza mniejsze ryzyko kosztownych powikłań zdrowotnych, a szybsza realizacja recept minimalizuje czas pracy personelu aptecznego i lekarskiego.
Przy jakim systemie e-recepta jest realizowana przez pacjenta
Realizacja e-recepty przez pacjenta odbywa się za pośrednictwem systemu informatycznego, który integruje gabinety lekarskie, apteki oraz centralną platformę P1. Gdy lekarz wystawia e-receptę, jest ona automatycznie przesyłana do systemu centralnego. Tam zostaje przypisana do indywidualnego numeru PESEL pacjenta. Pacjent, udając się do apteki, ma kilka opcji przedstawienia swojej e-recepty. Najczęściej stosowaną metodą jest podanie swojego numeru PESEL. Personel apteki wprowadza numer PESEL do swojego systemu, który po połączeniu z platformą P1 pobiera informacje o wystawionych dla danego pacjenta receptach.
Alternatywnie, pacjent może przedstawić w aptece czterocyfrowy kod dostępu do e-recepty. Ten kod pacjent otrzymuje najczęściej SMS-em na swój numer telefonu lub drogą mailową. Jest to szczególnie przydatne dla osób, które nie chcą lub nie mogą podawać swojego numeru PESEL. Kod ten jest unikalny dla każdej recepty i pozwala aptece na szybkie odnalezienie jej w systemie. Niezależnie od metody, system apteczny weryfikuje poprawność danych i dostępność leku, a następnie realizuje receptę, odnotowując ten fakt w systemie P1.
Kolejną, bardzo wygodną opcją jest skorzystanie z Internetowego Konta Pacjenta (IKP). Osoby posiadające Profil Zaufany mogą zalogować się na swoje konto na stronie pacjent.gov.pl. Tam znajduje się lista wszystkich wystawionych im e-recept, wraz ze szczegółami dotyczącymi leku i dawkowania. Pacjent może samodzielnie wydrukować e-receptę z IKP, co jest równoznaczne z otrzymaniem papierowego potwierdzenia, które można przedstawić w aptece. Może również udostępnić kod dostępu do e-recepty osobie bliskiej, która w jego imieniu zrealizuje receptę w aptece. System ten działa w oparciu o bezpieczne połączenia i uwierzytelnianie użytkowników, zapewniając ochronę danych medycznych.
W jaki sposób e-recepta wpłynęła na bezpieczeństwo pacjentów podczas pandemii
Pandemia COVID-19 była okresem, w którym e-recepta odegrała kluczową rolę w zapewnieniu ciągłości opieki zdrowotnej i minimalizacji ryzyka transmisji wirusa. Dzięki możliwości zdalnego przepisywania leków, pacjenci, zwłaszcza ci z chorobami przewlekłymi lub w podeszłym wieku, mogli unikać wizyt w przychodniach, które stanowiły potencjalne ogniska zakażeń. Lekarze mogli wystawiać e-recepty na podstawie teleporady lub kontaktu telefonicznego, a pacjenci realizowali je w aptekach, ograniczając tym samym kontakt z innymi osobami. To znacząco przyczyniło się do ochrony zdrowia najbardziej narażonych grup.
E-recepta umożliwiła również płynną realizację recept na leki niezbędne do leczenia chorób przewlekłych, nawet w sytuacji ograniczeń w funkcjonowaniu placówek medycznych. Apteki, w trosce o bezpieczeństwo swoich klientów, mogły stosować procedury minimalizujące kontakt, na przykład poprzez wcześniejsze przygotowywanie leków. Pacjent, podając kod e-recepty lub PESEL, mógł odebrać swoje leki bez konieczności długiego oczekiwania w kolejce czy bezpośredniego kontaktu z farmaceutą. System ten okazał się niezwykle elastyczny i odporny na zakłócenia związane z sytuacją epidemiczną.
Dodatkowo, e-recepta ułatwiła zarządzanie zapasami leków w aptekach i hurtowniach. Centralny system P1 dostarczał aktualne dane o zapotrzebowaniu, co pozwalało na lepsze planowanie dystrybucji i zapobieganie brakom leków. W okresach wzmożonego zapotrzebowania na niektóre medykamenty, możliwość szybkiego i sprawnego przepisywania oraz wydawania ich była nieoceniona. E-recepta, jako narzędzie cyfrowe, okazała się niezwykle skutecznym rozwiązaniem wspierającym system ochrony zdrowia w trudnych czasach pandemii, chroniąc zarówno pacjentów, jak i personel medyczny.
Od kiedy e-recepta jest dostępna dla pacjentów za granicą
Dostępność e-recepty dla pacjentów przebywających za granicą to kwestia, która rozwijała się stopniowo i podlegała zmianom w zależności od przepisów i porozumień międzynarodowych. Początkowo e-recepta była rozwiązaniem dedykowanym wyłącznie polskiemu systemowi opieki zdrowotnej, co oznaczało, że pacjent mógł ją zrealizować jedynie na terenie Polski. Jednak wraz z rozwojem technologii i dążeniem do ułatwienia życia obywatelom przebywającym poza granicami kraju, zaczęto prace nad rozszerzeniem jej funkcjonalności.
Obecnie, polscy pacjenci przebywający w krajach Unii Europejskiej, Europejskiego Obszaru Gospodarczego oraz w Szwajcarii mogą korzystać z e-recepty, pod warunkiem, że dany kraj posiada odpowiednie porozumienia i systemy umożliwiające jej realizację. Kluczowe jest tutaj funkcjonowanie systemu e-health, który pozwala na bezpieczną wymianę informacji medycznych między państwami. W takich krajach, polski pacjent może po prostu podać w aptece swój numer PESEL lub kod dostępu do e-recepty, a farmaceuta będzie mógł ją zrealizować, tak jakby był w Polsce.
Warto jednak zaznaczyć, że nie wszystkie kraje są objęte tymi porozumieniami, a dostępność e-recepty za granicą może zależeć od konkretnego kraju i jego wewnętrznych regulacji. W przypadku podróży poza obszar UE, realizacja polskiej e-recepty może być niemożliwa. W takich sytuacjach zaleca się posiadanie papierowej recepty lub konsultację z lekarzem w miejscu pobytu. Internetowe Konto Pacjenta (IKP) pozwala na wydrukowanie e-recepty, co może być pomocne w przypadku potrzeby przedstawienia jej zagranicznemu lekarzowi lub farmaceucie jako informacji o zaleconym leczeniu.
Z czym wiąże się realizacja e-recepty dla przewoźnika OCP
Realizacja e-recepty przez przewoźnika OCP (Organizacja Odpowiedzialna za Produkty Lecznicze, choć w kontekście dystrybucji leków częściej mówi się o hurtowniach farmaceutycznych lub dystrybutorach) nie jest bezpośrednim procesem, w którym przewoźnik fizycznie wydaje lek pacjentowi. Rolą przewoźnika jest zapewnienie terminowej i bezpiecznej dostawy produktów leczniczych z punktu A do punktu B. W kontekście e-recepty, oznacza to, że przewoźnik jest odpowiedzialny za transport leków z hurtowni farmaceutycznych do aptek, które następnie realizują e-recepty.
System e-recepty, poprzez platformę P1, dostarcza informacji o zapotrzebowaniu na leki. Hurtownie farmaceutyczne, które otrzymują te informacje, mogą efektywniej zarządzać swoimi zapasami i planować zamówienia. To z kolei wpływa na pracę przewoźników, którzy muszą zapewnić odpowiednią logistykę, aby te zamówienia były realizowane na czas. W przypadku dużej liczby e-recept na dany lek, przewoźnik musi być przygotowany na zwiększone zapotrzebowanie i zapewnić odpowiednią flotę pojazdów oraz kierowców.
Dodatkowo, przewoźnik OCP, działający w branży farmaceutycznej, musi przestrzegać ścisłych regulacji dotyczących transportu produktów leczniczych. Dotyczy to między innymi utrzymania odpowiedniej temperatury podczas transportu (tzw. łańcuch chłodniczy), zapewnienia bezpieczeństwa przewożonych towarów i dokumentacji. Choć e-recepta sama w sobie jest dokumentem elektronicznym, to fizyczne leki, które dzięki niej trafiają do pacjenta, wymagają od przewoźnika spełnienia szeregu wymogów, aby zapewnić ich jakość i dostępność.
Jak od kiedy e-recepta zrewolucjonizowała polski system opieki
E-recepta, wprowadzona jako standard w 2020 roku, wywołała prawdziwą rewolucję w polskim systemie opieki zdrowotnej, zmieniając fundamentalne podejście do procesu przepisywania i realizacji leków. Przed jej upowszechnieniem, pacjenci musieli fizycznie udać się do lekarza po papierową receptę, a następnie do apteki, co generowało znaczną ilość czasu i wysiłku. E-recepta zlikwidowała tę barierę, umożliwiając zdalne wystawianie recept i ich realizację za okazaniem kodu lub numeru PESEL.
Skutki tej zmiany są wielowymiarowe. Po pierwsze, znacząco usprawniono dostęp do farmakoterapii. Pacjenci z chorobami przewlekłymi, osoby starsze czy osoby z ograniczoną mobilnością zyskały ogromne ułatwienie, mogąc otrzymać potrzebne leki bez konieczności wychodzenia z domu lub narażania się na kontakt z innymi osobami w przychodniach. Teleporady zyskały na znaczeniu, a e-recepta stała się ich naturalnym uzupełnieniem, zapewniając ciągłość leczenia nawet w trudnych warunkach.
Po drugie, e-recepta przyczyniła się do poprawy bezpieczeństwa pacjentów. Wyeliminowanie nieczytelnych pism lekarskich i możliwość elektronicznego weryfikowania danych leku zminimalizowały ryzyko błędów medycznych. Internetowe Konto Pacjenta (IKP) dało pacjentom większą kontrolę nad własnym leczeniem, umożliwiając wgląd w historię przepisanych leków i dawkowanie. Ta cyfryzacja procesów nie tylko przyniosła korzyści pacjentom, ale także usprawniła pracę lekarzy i farmaceutów, odciążając ich od rutynowych czynności i pozwalając skupić się na bardziej złożonych aspektach opieki zdrowotnej.